Внезапные изменения поступления крови в головной мозг классифицируют как геморрагические (кровоизлияния) и ишемические нарушения. Подобное разделение важно для правильного выбора метода терапии.
Сокращенно классическое название патологии при остром нарушении мозгового кровообращения выглядит как «ОНМК по ишемическому типу». Если подтверждается кровоизлияние, то - по геморрагическому.
В МКБ-10 коды ОНМК могут, в зависимости от вида нарушений, различаться:
- G45 - установленное обозначение транзиторных церебральных атак;
- I63 - рекомендуется для статистической регистрации инфаркта мозга;
- I64 - вариант, применяемый при неустановленных различиях между инфарктом мозга и кровоизлиянием, используется при поступлении пациента в крайне тяжелом состоянии, безуспешном лечении и скором летальном исходе.
По частоте ишемические инсульты превышают геморрагические в 4 раза, более связаны с общими заболеваниями человека. Проблема предупреждения и лечения рассматривается в программах на государственном уровне, потому что 1/3 перенесших заболевание пациентов погибают в первый месяц и 60% остаются стойкими инвалидами, требующими социальной помощи.
Почему возникает недостаток кровоснабжения мозга?
Острое нарушение мозгового кровообращения по ишемическому типу чаще является вторичной патологией, возникает на фоне имеющихся заболеваний:
- артериальной гипертензии;
- распространенного атеросклеротического поражения сосудов (до 55% случаев развиваются из-за выраженных атеросклеротических изменений или тромбоэмболии из бляшек, расположенных в дуге аорты, брахиоцефальном стволе или внутричерепных артериях);
- перенесенного инфаркта миокарда;
- эндокардитов;
- нарушений ритма сердечных сокращений;
- изменения клапанного аппарата сердца;
- васкулитов и ангиопатий;
- сосудистых аневризм и аномалий развития;
- заболеваний крови;
- сахарного диабета.
До 90 % больных имеют изменения в сердце и магистральных артериях шеи. Сочетание перечисленных причин резко увеличивает риск возникновения ишемии.
Возможно сдавление позвоночной артерии отростками позвонков
Причиной транзиторных атак чаще служат:
- спазм артериальных стволов мозга или кратковременное сдавление сонных, позвоночных артерий;
- эмболизация мелких веток.
Провоцировать заболевание могут следующие факторы риска:
- пожилой и старческий возраст;
- лишний вес;
- действие никотина на сосуды (курение);
- переживаемые стрессы.
Основу воздействующих факторов составляет сужение просвета сосудов, по которым поступает кровь к клеткам мозга. Однако последствия подобного нарушения питания могут быть разными по:
- стойкости,
- локализации,
- распространенности,
- выраженности стеноза сосуда,
- тяжести.
Сочетание факторов определяет форму заболевания и клинические симптомы.
Патогенез разных форм острой ишемии мозга
Транзиторная ишемическая атака ранее называлась преходящим нарушением мозгового кровообращения. Выделена в отдельную форму, поскольку характеризуется обратимыми нарушениями, очаг инфаркта не успевает сформироваться. Обычно диагноз ставится ретроспективно (после исчезновения основной симптоматики), через сутки. До этого больного ведут как с инсультом.
Основная роль в развитии гипертонических церебральных кризов принадлежит повышенному уровню венозного и внутричерепного давления с повреждением стенок сосудов, выходом в межклеточное пространство жидкости и белка.

Отек тканей мозга в данном случае называется вазогенным
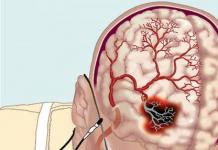
В развитии ишемического инсульта обязательно участвует питающая артерия. Прекращение притока крови приводит к кислородной недостаточности в очаге, образованном в соответствии с границами бассейна пораженного сосуда.
Локальная ишемия вызывает некроз участка мозговой ткани.
В зависимости от патогенеза ишемических изменений различают виды ишемических инсультов:
- атеротромботический - развивается при нарушении целостности атеросклеротической бляшки, что вызывает полное перекрытие внутренних или наружных питающих артерий мозга или их резкое сужение;
- кардиоэмболический - источником тромбоза служат патологические наросты на эндокарде или клапанах сердца, фрагменты тромба, они доставляются в головной мозг с общим кровотоком (особенно при незакрытом овальном отверстии) после приступов мерцательной аритмии, тахиаритмии, фибрилляции предсердий у больных в постинфарктном периоде;
- лакунарный - чаще возникает при поражении мелких внутримозговых сосудов при артериальной гипертонии, сахарном диабете, отличается небольшими размерами очага (до 15 мм) и сравнительно малыми неврологическими нарушениями;
- гемодинамический - ишемия мозга при общем снижении скорости кровообращения и падении давления на фоне хронических заболеваний сердца, кардиогенного шока.

При нарушениях гемодинамики кровоток в сосудах мозга может снизиться до критического уровня и ниже
Стоит пояснить вариант развития инсультов неустановленной этиологии. Это чаще случается при наличии двух и более причин. Например, у пациента со стенозом сонной артерии и фибрилляцией после острого инфаркта. Следует учитывать, что у пожилых пациентов уже имеется стеноз сонных артерий на стороне предполагаемого нарушения, вызванный атеросклерозом, в размере до половины просвета сосуда.
Стадии инфаркта мозга
Стадии патологических изменений выделяются условно, они не обязательно присутствуют в каждом случае:
- I стадия - гипоксия (кислородная недостаточность) нарушает процесс проницаемости эндотелия мелких сосудов в очаге (капилляров и венул). Это ведет к переходу жидкости и белка плазмы крови в мозговую ткань, развитию отека.
- II стадия - на уровне капилляров продолжает снижаться давление, что нарушает функции клеточной мембраны, находящихся на ней нервных рецепторов, электролитных каналов. Важно, что все изменения пока носят обратимый характер.
- III стадия - нарушается метаболизм клеток, накапливается молочная кислота, происходит переход к синтезу энергии без участия молекул кислорода (анаэробный). Этот вид не позволяет поддерживать необходимый уровень жизни клеток нейронов и астроцитов. Поэтому они разбухают, вызывают структурные повреждения. Клинически выражается в проявлении очаговых неврологических признаков.
В чем заключается обратимость патологии?
Для своевременной диагностики важно установить период обратимости симптоматики. Морфологически это означает сохраненные функции нейронов. Клетки мозга находятся в фазе функционального паралича (парабиоза), но сохраняют свою целостность и полноценность.

Зона ишемии значительно больше, чем участок некроза, нейроны в ней еще живы
В необратимой стадии можно выявить зону некроза, в которой клетки мертвы и не могут быть восстановлены. Вокруг нее расположена зона ишемии. Лечение направлено на поддержку полноценного питания нейронов именно в этой зоне и хотя бы частичное восстановление функции.
Современные исследования показали обширные связи между клетками мозга. Человек не использует за свою жизнь всех запасов и возможностей. Некоторые клетки способны заменить погибшие и обеспечить их функции. Этот процесс идет медленно, поэтому врачи считают, что реабилитацию больного после ишемического инсульта следует продолжать не менее трех лет.
Признаки пепреходящих нарушений кровообращения мозга
В группу преходящих нарушений мозгового кровообращения клиницисты относят:
- транзиторные ишемические атаки (ТИА);
- гипертонические церебральные кризы.
Особенности транзиторных атак:
- по длительности укладываются в период от нескольких минут до суток;
- у каждого десятого пациента после ТИА на протяжении месяца возникает ОНМК по ишемическому типу;
- неврологические проявления не носят грубый характер тяжелых нарушений;
- возможны легкие проявления бульбарного паралича (очаг в стволе мозга) с глазодвигательными расстройствами;
- нарушение зрения на один глаз в сочетании с парезом (потерей чувствительности и слабостью) в конечностях противоположной стороны (часто сопровождает неполное сужение внутренней сонной артерии).
Особенности гипертонических церебральных кризов:
- главными проявлениями являются общемозговые симптомы;
- очаговые признаки возникают редко и слабо выражены.
Пациент жалуется на:
- резкую головную боль, чаще в затылке, висках или темени;
- состояние оглушенности, шум в голове, головокружение;
- тошноту, рвоту.
Окружающие отмечают:
- временную спутанность сознания;
- возбужденное состояние;
- иногда - кратковременный приступ с потерей сознания, судорогами.
Преходящие нарушения не сопровождаются какими-либо отклонениями при компьютерной и магниторезонансной томографии, поскольку органических изменений не имеют.
Признаки мозгового инсульта
Ишемический инсульт означает возникновение необратимых изменений в клетках мозга. В клинике неврологи выделяют периоды заболевания:
- острейший - продолжается от начала проявлений в течение 2–5 суток;
- острый - длится до 21 суток;
- раннего восстановления - до полугода после ликвидации острых симптомов;
- позднего восстановления - занимает от полугода до двух лет;
- последствий и остаточных явлений - свыше двух лет.
Некоторые врачи продолжают выделять малые формы инсульта или очаговые. Они развиваются внезапно, симптоматика не отличается от церебральных кризов, но длится до трех недель, затем полностью исчезает. Диагноз также ретроспективный. При обследовании никаких органических отклонений не обнаруживают.
Ишемия мозга, кроме общих симптомов (головных болей, тошноты, рвоты, головокружения), проявляется локальными. Их характер зависит от артерии, которая «выключена» из кровоснабжения, состояния коллатералей, доминантного полушария головного мозга у пациента.
Рассмотрим зональные признаки закупорки мозговых и экстракраниальных артерий.
При поражении внутренней сонной артерии:
- нарушается зрение на стороне закупорки сосуда;
- изменяется чувствительность кожи на конечностях, лице противоположной стороны тела;
- в этой же области наблюдается паралич или парез мышц;
- возможно исчезновение функции речи;
- невозможность осознавать свое заболевание (если очаг в теменной и затылочной доле коры);
- потеря ориентации в частях собственного тела;
- выпадение полей зрения.
Сужение позвоночной артерии на уровне шеи вызывает:
- понижение слуха;
- нистагм зрачков (подергивание при отклонении в сторону);
- двоение в глазах.
Если сужение произошло на месте слияния с базиллярной артерией , то клинические симптомы более тяжелые, поскольку преобладает поражение мозжечка:
- невозможность двигаться;
- нарушенная жестикуляция;
- скандированная речь;
- нарушение совместных движений туловища и конечностей.
Возможности развития компенсаторного коллатерального кровообращения гораздо выше при нарушенной проходимости внечерепных сосудов, поскольку имеются связующие артерии для поступления крови с другой стороны тела.
Если недостаточен кровоток в базиллярной артерии, возникают проявления зрительных и стволовых расстройств (нарушение дыхания и артериального давления).
При поражении передней мозговой артерии:
- гемипарез противоположной стороны туловища (односторонняя потеря чувствительности и движений) чаще в ноге;
- замедленность движений;
- повышение тонуса мышц-сгибателей;
- потеря речи;
- невозможность стоять и ходить.

Закупорка средней мозговой артерии характеризуется симптомами в зависимости от поражения глубоких ветвей (питают подкорковые узлы) или длинных (подходят к коре больших полушарий)
Нарушение проходимости в средней мозговой артерии:
- при полной закупорке основного ствола возникает глубокая кома;
- отсутствие чувствительности и движений в половине тела;
- невозможность фиксировать взгляд на предмете;
- выпадение полей зрения;
- потеря речи;
- отсутствие возможности отличить левую сторону от правой.
Нарушение проходимости задней мозговой артерии вызывает:
- слепоту на один или оба глаза;
- двоение в глазах;
- парез взора;
- припадки судорог;
- крупный тремор;
- нарушенное глотание;
- паралич с одной или обеих сторон;
- нарушение дыхания и давления;
- мозговую кому.
При закупорке зрительно-коленчатой артерии появляются:
- потеря чувствительности в противоположной стороне тела, лице;
- тяжелые болезненные ощущения при дотрагивании до кожи;
- невозможность локализовать раздражитель;
- извращенные восприятия света, стука;
- синдром «таламической руки» - согнуты плечо и предплечье, пальцы разогнуты в конечных фалангах и согнуты у основания.
Нарушенное кровообращение в зоне зрительного бугра, таламуса вызывают:
- размашистые движения;
- крупный тремор;
- потерю координации;
- нарушенную чувствительность в половине тела;
- потливость;
- ранние пролежни.
Сочетание поражения нескольких ветвей вызывает сложные синдромы потери чувствительности, ложных ощущений в конечностях. Возможности диагностики ишемических изменений зависят прежде всего от знания врачом-неврологом клинических проявлений сосудистых нарушений.
В каких случаях могут заподозрить ОНМК?
Приведенные выше клинические формы и проявления требуют внимательного обследования иногда не одного, а группы врачей разных специальностей.
Нарушение мозгового кровообращения очень вероятно, если у пациента обнаруживаются следующие изменения:
- внезапная потеря чувствительности, слабость в конечностях, на лице, особенно односторонняя;
- острое падение зрения, возникновение слепоты (на один глаз или оба);
- затруднение в произношении, понимании слов и фраз, составлении предложений;
- головокружение, утрата равновесия, нарушение координации движений;
- спутанность сознания;
- отсутствие движений в конечностях;
- интенсивная головная боль.
Дополнительное обследование позволяет установить точную причину патологии, уровень и локализацию поражения сосуда.
Цель диагностики
Диагностика важна для выбора метода лечения. Для этого необходимо:
- подтвердить диагноз ОНМК и его форму;
- выявить структурные изменения в мозговой ткани, зону очага, пораженный сосуд;
- четко отличить ишемическую и геморрагическую формы инсульта;
- на основе патогенеза установить тип ишемии для начала специфической терапии в первые 3–6, чтобы попасть в «терапевтическое окно»;
- провести оценку показаний и противопоказаний к медикаментозному тромболизису.
Практически важно использовать методы диагностики в экстренном порядке. Но не во всех стационарах имеется достаточно медицинской техники для круглосуточной работы. Применение эхоэнцефалоскопии и исследования спинномозговой жидкости дают до 20% ошибок и не могут использоваться для решения вопроса о тромболизисе. В диагностике должны использоваться наиболее достоверные методы.

Очаги размягчения на МРТ позволяют провести дифференциальную диагностику геморрагического и ишемического инсультов
Компьютерная и магниторезонансная томография позволяет:
- отличить инсульт от объемных процессов в мозге (опухоли, аневризмы);
- точно установить размеры и локализацию патологического очага;
- определить степень отека, нарушения структуры желудочков мозга;
- выявить внечерепные локализации стеноза;
- диагностировать заболевания сосудов, способствующие стенозированию (артерииты, аневризму, дисплазии, тромбозы вен).
Компьютерная томография более доступна, имеет преимущества при исследовании костных структур. А магниторезонансная томография лучше диагностирует изменения паренхимы мозговых тканей, размер отека.
Эхоэнцефалоскопия может выявить только признаки смещения срединных структур при массивной опухоли или кровоизлиянии.
Спинномозговая жидкость редко дает при ишемии небольшой лимфоцитоз с повышением белка. Чаще без изменений. Если у пациента произошло кровоизлияние, то возможно появление примеси крови. А при менингите - воспалительных элементов.
Ультразвуковое исследование сосудов - метод допплерографии артерий шеи указывает на:
- развитие раннего атеросклероза;
- стенозирование внечерепных сосудов;
- достаточность коллатеральных связей;
- наличие и перемещение эмбола.
При дуплексной сонографии можно определить состояние атеросклеротической бляшки и стенок артерий.
Церебральная ангиография проводится при наличии технических возможностей по экстренным показаниям. Обычно более чувствительным метод считают в определении аневризм и очагов субарахноидального кровоизлияния. Позволяет уточнить диагноз патологии, выявленной на томографии.
УЗИ сердца проводят для выявления кардиоэмболической ишемии при сердечных заболеваниях.
В обязательном порядке необходимо исследование свертываемости крови: гематокрита, вязкости, протромбинового времени, уровня агрегации тромбоцитов и эритроцитов, фибриногена.
Алгоритм обследования
Алгоритм обследования при подозрении на ОНМК проходит по следующему плану:
- осмотр специалиста в первые 30-60 минут после поступления пациента в стационар, обследование неврологического статуса, выяснение анамнеза;
- забор крови и исследование ее свертываемости, глюкозы, электролитов, ферментов на инфаркт миокарда, уровня гипоксии;
- при отсутствии возможности проведения МРТ и КТ сделать УЗИ мозга;
- спинномозговая пункция для исключения кровоизлияния.
Лечение
Наиболее важное значение в лечении ишемии мозга принадлежит экстренности и интенсивности в первые часы поступления. 6 часов от начала клинических проявлений называют «терапевтическим окном». Это время наиболее результативного применения методики тромболизиса для растворения тромба в сосуде и восстановления нарушенных функций.
Независимо от вида и формы ОНМК в стационаре проводятся:
- повышенная оксигенация (наполнение кислородом) легких и нормализация функции дыхания (при необходимости путем перевода и ИВЛ);
- коррекция нарушенного кровообращения (ритма сердца, давления);
- нормализация электролитного состава, кислотно-щелочного равновесия;
- снижение отека мозга путем введения мочегонных, магнезии;
- купирование возбуждения, судорожных припадков специальными нейролептическими препаратами.
Для питания больного назначают полужидкий стол, при невозможности глотания рассчитывают парентеральную терапию. Больному обеспечивают постоянный уход, профилактику пролежней, массаж и пассивную гимнастику.

Реабилитация начинается с первых дней
Это позволяет избавиться от негативных последствий в виде:
- мышечных контрактур;
- застойного воспаления легких;
- ДВС-синдрома;
- тромбоэмболии легочной артерии;
- поражения желудка и кишечника.
Тромболизис является специфической терапией ОНМК по ишемическому типу. Метод позволяет сохранить жизнеспособность нейронов вокруг зоны некроза, возвращение к жизни всех ослабленных клеток.
Введение антикоагулянтов начинается с производных Гепарина (в первые 3–4 суток). Противопоказаны препараты этой группы при:
- высоком артериальном давлении;
- язвенной болезни;
- диабетической ретинопатии;
- кровоточивости;
- невозможности организации регулярного контроля за свертываемостью крови.
Через 10 дней переходят на непрямые антикоагулянты.
К препаратам, улучшающим метаболизм в нейронах, относят Глицин, Кортексин, Церебролизин, Мексидол. Хотя они не значатся как эффективные в базе доказательной медицины, назначение приводит к улучшению состояния.

Декомпрессионная трепанация черепа проводится в случае нарастающего отека в области ствола мозга
Больным могут понадобиться симптоматические средства лечения в зависимости от конкретных проявлений: противосудорожные, успокаивающие, обезболивающие.
Для предупреждения инфицирования почек и пневмонии назначаются антибактериальные средства.
Прогноз
Данные о прогнозе имеются только по ишемическому инфаркту, другие изменения представляют собой предшественников, указывающих на повышенный риск инсульта.
Максимально опасный показатель летального исхода имеют атеротромботический и кардиоэмболический типы ишемии: в течение первого месяца болезни погибают от 15 до 25% пациентов. Лакунарный инсульт заканчивается смертельно только для 2-х % больных. Наиболее распространенные причины гибели:
- в первые 7 дней - отек мозга со сдавлением жизненных центров;
- до 40% от всех летальных случаев приходится на первый месяц;
- через 2 недели - тромбоэмболия легочной артерии, застойная пневмония, сердечная патология.
Сроки выживаемости пациентов:
- 1 год - до 70%;
- 5 лет - 50%;
- 10 лет - 25%.
После этого срока умирают по 16% за год.

Только 15% пациентов возвращаются к труду
Наличие признаков инвалидности имеют:
- через месяц - до 70% пациентов;
- спустя полгода - 40%;
- ко второму году - 30%.
Больше всего темп восстановления заметен в первые три месяца по увеличению объема движений, при этом функции ног возвращаются быстрее, чем рук. Остающаяся неподвижность в руках спустя месяц является неблагоприятным признаком. Речь восстанавливается спустя годы.
Процесс реабилитации наиболее результативен при волевых усилиях больного, поддержке близких людей. Осложняющими факторами служат пожилой возраст, заболевания сердца. Обращение к врачу в фазу обратимых изменений поможет избежать серьезных последствий.
ОНМК по ишемическому типу представляет собой острое нарушение мозгового кровообращения вследствие прекращения поступления крови к мозгу. Такое заболевание получило широкое распространение среди людей всех возрастов, хотя чаще всего с ним сталкиваются пожилые. Только 20% пациентов, перенесших инсульт такого типа, возвращаются к полноценной жизни. Поэтому своевременность оказания медицинской помощи для таких больных крайне важна.
Виды
Недостаточность кровотока, вызванная инсультом, влечет за собой нарушения многих неврологических функций. Обычно это становится результатом закупорки мозговых сосудов тромбами или эмболами, что приводит к отмиранию отдельных участков головного мозга. Пораженные клетки перестают функционировать, а все выполняемые ими задачи прекращают исполняться.
По МКБ ишемический имеет код I63. Его изучением и лечением занимается неврология. Врачи выделяют несколько видов ОНМК такого типа. Основная классификация учитывает механизм развития болезни и общую тяжесть инсульта.
По механизмам развития выделяют пять типов:
- атеротромбоэмболический – развитие связано с атеросклерозом крупных артерий в головном мозге;
- кардиоэмболический – связан с появлением эмбол вследствие развития аритмии, пороков сердца, эндокардита или иных болезней;
- лакунарный – развивается при перекрытии маленьких сосудов в мозге, вызывает образование полости или размягчение серого вещества;
- ишемический инсульт иной этиологии – происходит при других редких причинах, включая расслоение мозговой артерии, мигрень и болезни сосудов;
- неустановленной этиологии – вызван одним из нескольких возможных факторов, установить точный не представляется возможным.
По тяжести ишемический инсульт классифицируется на три типа:
- легкий – симптомы слабовыраженные, полностью исчезают за несколько недель, в некоторых случаях могут быть вообще незаметны;
- средний – вся симптоматика ограничивается неврологическими проявлениями, мышление адекватное, мозг функционируют нормально;
- тяжелый – проявляются симптомы поражения мозга, нарушается мышление, больному срочно требуется помощь.
Определить точный вид инсульта получится только после прохождения диагностики. Сделать это очень важно, так как именно от типа болезни будут зависеть прогнозы и назначаемые доктором лекарства.
От всех случаев инсультов доля ишемических составляет порядка 75%, а на остальные 25% приходятся геморрагические.
Причины
Острые нарушения мозгового кровообращения ишемического типа могут возникать даже у здоровых людей. Мужчины в возрасте от 30 до 80 лет сталкиваются с этой болезнью чаще. После 80 лет от таких нарушений, наоборот, обычно страдают женщины. С инсультом может столкнуться даже ребенок, хотя больше всего болезнь распространена среди людей старше 50 лет. Порой для нарушения кровообращения такого типа достаточно наследственности или регулярных стрессов.
Основные причины инсульта:
- атеросклероз;
- артериальная гипертензия;
- сахарный диабет;
- шейный остеохондроз;
- вредные привычки;
- наличие лишнего веса;
- сидячий образ жизни.
Чаще всего болезнь провоцируется атеросклерозом. По наблюдениям врачей, примерно 90% случаев инсульта вызваны именно этой патологией. Она оказывает прямое влияние на кровоснабжение, так как связана с заболеванием артерий. Риск ее возникновения возрастает у тех, кто перенес инфаркт или страдает от сердечных заболеваний.

Симптомы
При ОНМК такого типа симптоматика делится на основную и очаговую. Первая проявляется практически в полном объеме у большинства пострадавших от инсульта. Вторая же возникает только при нарушениях на конкретных участках мозга и поражениях определенных сосудов. В некоторых случаях признаки ОНМК по ишемическому типу могут быть нестандартными. Например, при лакунарном инсульте возникают судороги, при этом многие другие симптомы не проявляются.
Основная симптоматика:
- нарушения сознания, иногда возможна кома;
- сильные головные боли, головокружение;
- тошнота, рвота;
- неприятные ощущения в области сердца;
- проблемы со зрением, двоение, нистагм;
- паралич части или всего тела;
- неразборчивость речи, афазия;
- потеря координации движений;
- перекошенность лица.
Очаговая симптоматика иногда носит более тяжелый характер. Определять по ней точное расположение пораженного участка нельзя, несмотря на особые проявления. В некоторых случаях симптомы могут смешиваться, что приводит к их неточности. Например, при поражении одной артерии проявятся симптомы от второй и третьей, хотя они здоровы. Многое зависит от индивидуальных особенностей больного и характера инсульта.

Очаги и особенности симптомов:
- передняя мозговая артерия – паралич ноги, которая находится в противоположной пораженному полушарию стороне, неконтролируемое мочеиспускание;
- средняя мозговая артерия – неспособность выполнять желаемые движения, нарушения речи и восприятия;
- задняя мозговая артерия – несогласованность работы мышц, отсутствие чувствительности тела слева или справа, проблемы с памятью и речью;
- внутренняя сонная артерия – паралич половины тела или одной конечности, проблемы с речью;
- передняя ворсинчатая артерия – сильная слабость и потеря чувствительности в половине тела, нарушения речи и зрения;
- базилярные и позвоночные артерии – паралич левых или правых конечностей, потеря чувствительности, нарушения зрения, повреждение лицевого нерва;
- задние мозжечковые артерии – потеря чувствительности лица, проблемы с речью, отсутствие восприятия к температуре и боли.
ОНМК ишемического типа проявляется внезапно. Чаще всего это происходит в утреннее или ночное время суток. Очень важно, чтобы в этот момент рядом с человеком находился тот, кто сможет вызвать скорую.
Отличия от геморрагического типа
Если подтипы ишемического инсульта очень схожи, то геморрагический вид будет отличаться от каждого из них кардинально. Главная особенность этого вида ОНМК в том, что он представляет собой не просто нарушение кровообращения, а кровоизлияние в мозг.
Обычно геморрагический инсульт развивается крайне быстро. Порой все может произойти за считанные минуты. Если за короткое время не оказать медицинскую помощь, то сохранить жизнь человеку не удастся. Но даже при быстром приезде врачей есть большой риск развития осложнений. Одним из самых тяжелых считается отек мозговых тканей.
По клиническим признакам геморрагическое ОНМК тоже имеет свои отличительные черты:
- потеря сознания;
- внезапная сонливость или возбуждение;
- головная боль с головокружением;
- тошнота, перерастающая в рвоту;
- ощущение жары, потливость;
- учащенное сердцебиение, нарушения ритма.
Также могут развиваться очаговые симптомы. Они зависят от того, какое именно полушарие мозга повреждено. У больного могут нарушиться двигательные функции, возникнуть паралич всего тела, он перестает контролировать мочеиспускание с дефекацией. Если у больного поражено левое полушарие, то проблемы с мышцами возникнут справа. При повреждении правого – слева. Пораженная левая часть мозга приводит к нарушению речи и мышления. Правая же вызывает проблемы с ориентацией в пространстве, восприятием и воображением. Также возможна полная потеря памяти.
Опаснее всего поражение продолговатого мозга, так как это может привести к полной остановке дыхания. Без срочного врачебного вмешательства вероятность смерти составляет практически 100%. Общая смертность при ОНМК возникшему по геморрагическому типу при этом превышает 30%.
Первая помощь
Определить инсульт в домашних условиях не так сложно. Если человек начал вести себя странно, то нужно попросить его ответить на какой-нибудь вопрос, улыбнуться или оскалить зубы, а также поднять руки на 90° на 5 секунд. Его речь будет неразборчивой, лицо перекошенным, а одна конечность не сможет держаться и просто упадет. В таком случае следует незамедлительно вызывать скорую.
Первая самостоятельная помощь ограничивается простыми действиями:
- Уложить человека в горизонтальное положение.
- Приподнять его голову с помощью подушки или мягкой ткани.
- Расстегнуть воротник, бюстгальтер и ремень.
При рвоте больного следует повернуть набок, вытащить язык изо рта и прижать, чтобы он не смог запасть. Ни в коем случае нельзя растирать уши или другие части тела по народным советам – от подобных действий человеку может становиться еще хуже. Также категорически запрещается давать пострадавшему медицинские препараты.

Врачи скорой сразу после приезда проведут быстрый осмотр пациента, оценят его состояние и проверят возможность возникновения инсульта. С этой целью они поговорят с ним, понаблюдают за дыханием, измерят давление и пульс, а также прослушают легкие. Если есть возможность, то медики сразу сделают ЭКГ. По пути в неврологическое отделение больницы может потребоваться снизить артериальное давление, купировать судороги, провести профилактику отека мозга и выполнить иные действия, направленные на сохранение жизни больного.
Пока человек в сознании и может говорить, стоит выяснить, имеются ли у него хронические заболевания, и принимает ли он лекарства.
Диагностика
Первой частью диагностики, когда больной поступил в медучреждение, становится осмотр и изучение симптоматики лечащим врачом. Он зафиксирует все, что наблюдает, и на основе этого поставит предварительный диагноз. И уже после этого пациента отправят на полноценную диагностику для подтверждения состояния.
Основные обследования:
- анализ крови – проверка наличия сгустков;
- – поиск пораженных участков в мозге и определение их габаритов;
- УЗИ артерий – изучение проходимости артерий вне черепа;
- ТКДГ – исследование проходимости мозговых артерий;
- МР-ангиография – дополнительная проверка проходимости артерий в мозге;
- ЭКГ – оценка нормальности сердечного ритма;
- УЗИ сердца – осмотр сердца на наличие тромбов.
Обычно назначают только часть методов. Для постановки диагноза порой достаточно всего пары из них. Определяет, какие именно использовать, только лечащий врач. При необходимости они могут быть дополнены другими средствами диагностики.
Лечение
Первостепенная задача при лечении ишемического инсульта заключается в восстановлении кровотока мозга и минимизации последствий. Для этого применяется медикаментозная терапия, но иногда дополнительно может потребоваться хирургическое вмешательство.
Какие цели ставят врачи:
- контроль температуры тела;
- устранение головной боли;
- избавление от судорожных припадков;
- нормализация водно-электролитного баланса;
- коррекция давления и работы сердца;
- насыщение организма кислородом;
- отслеживание уровня глюкозы.
Одной из важнейших категорий препаратов для лечения ОНМК по ишемическому типу выступают тромболитические средства. Они способствуют растворению образовавшегося в артериях тромба. Максимальную эффективность такие лекарства показывают в первые часы после того, как больному пришлось перенести инсульт. Они могут быть несовместимы с некоторыми хроническими заболеваниями, из-за чего назначать их удается не всегда.
Вторым важным средством считаются нейропротекторы. Они стимулируют работу мозга, что помогает сократить пораженную инсультом зону. Эффективность подобных лекарств стоит под вопросом, но большинство врачей в ней уверены. Позднее к этим двум типам препаратов дополнительно назначают средства против давления и аритмии. При необходимости проводят оксигенотерапию, чтобы повысить уровень кислорода в крови. Она нужна в тех случаях, когда этот показатель опускается до 92% и ниже. Если такая терапия не дает эффекта, то больному назначают искусственную вентиляцию легких.
Вместе с медикаментозным лечением группа врачей, состоящая из кардиолога, невролога, психолога и логопеда, будет заниматься нормализацией состояния и снятием симптомов немедикаментозным методом. Эффективность их действий зависит от того, насколько тяжелый инсульт произошел у больного.
В самых сложных ситуациях может потребоваться хирургическое вмешательство. Обычно его назначают при отсутствии результатов медикаментозной терапии, так как шансы удалить тромб с помощью лекарств есть только в первые часы после закупорки. В ходе операции внутрь сосуда вводят специальное устройство. Оно зацепляет тромб и аккуратно удаляет его. После этого остается восстановить состояние больного и устранить все последствия ОНМК, которые могут возникнуть в виде осложнений.
Восстановление
На этапе восстановления очень важно избежать застойной пневмонии, тромбофлебита и пролежней. Поэтому за лежачим больным нужно внимательно наблюдать и ухаживать. Периодически его следует переворачивать на разные бока. При этом нужно следить, чтобы простынь не сбивалась комками.

Процесс восстановления после расстройства кровообращения должен быть системным и последовательным. Когда человек начнет чувствовать себя чуть лучше, ему потребуется пассивная гимнастика с массажем. Для этого рекомендуется нанять специалиста, который сможет обеспечить качественное выполнение всех реабилитационных мер. Позднее выздоравливающий должен будет заниматься уже самостоятельно. Для этого его отправят на лечебную физкультуру. Высокую эффективность показывают тренировки на специальных тренажерах. Вместе с этим врачи выпишут полезные препараты, которые помогут быстрее вернуться к нормальному состоянию.
Важной составляющей восстановления считается работа с психиатром и логопедом. Они помогут нормализовать мыслительные процессы, восстановить память и логику, а также скорректировать речевые функции. Через некоторое время человек сможет вновь полноценно общаться с окружающими и даже работать.
Питание
Восстановление после ОНМК имеет требования к качеству питания. Специальная диета поможет избежать некоторых проблем со здоровьем, а также ускорит возвращение к привычной жизни.
Необходимо построить рацион из следующих продуктов:
- полезные каши;
- нежирная рыба, морепродукты;
- белое или красное мясо;
- ягоды, фрукты;
- молочные продукты.
Мясное и рыбное должно подаваться только вареным. При готовке допускается использовать растительное масло – после ОНМК оно будет полезным. Рекомендуется не добавлять соль, так как она может негативно сказаться на общем самочувствии и снизить эффективность некоторых препаратов.
Требуется полностью отказаться от следующей пищи:
- жареные и копченые продукты;
- жирная еда;
- блюда с повышенным количеством специй;
- хлебобулочные изделия.
Под еще более строгий запрет попадают вредные привычки. Категорически запрещается употреблять спиртные напитки даже в том случае, если они слабоалкогольные. Нельзя и курить. Запрет распространяется не только на период восстановления – пить и курить запрещено навсегда, так как это может вызвать повторные нарушения кровообращения в будущем.
Прогноз
Уровень смертности от инсультов очень высок. Согласно статистике, более 30% больных умирают в первый месяц после нарушения кровообращения даже при правильном лечении. Из тех, кто остается в живых, только 20% способны вернуться к полноценной жизни и полностью восстановить функции организма. Больше всего шансов на благоприятный исход у столкнувшихся с лакунарным ОНМК. Такой тип инсульта считается одним из наименее опасных.

Прогноз зависит от нескольких факторов:
- скорость оказания медицинской помощи;
- степень поражения мозга;
- индивидуальные особенности пациента;
- качество выполнения рекомендаций по восстановлению.
Последствия ОНМК могут проявляться в разной мере. Если у одного больного присутствуют проблемы с речью, то другой вообще не способен полноценно размышлять. Нарушений после лечения может остаться довольно много. Наиболее сложное из них может возникает прямо во время терапии. Заключается оно в сильном кровотечении от воздействия тромболитических препаратов. Риск смертельного исхода в таком случае резко возрастает.
Чаще всего больным после выздоровления приходится сталкиваться с двигательными нарушениями, проблемами с речью и расстройством когнитивных или эмоционально-волевых функций.
В нашей клинике успешно проводится лечение ОНМК и устраняются последствия заболевания. Для этого используются современные методики, богатый опыт и высокий уровень квалификации наших врачей-неврологов, индивидуальный подход. На основании этого пациенты, обратившиеся к нам за помощью, уверены в своем выздоровлении.
Каковы последствия ОНМК
Нарушение кровообращения мозга в острой форме может иметь как легкие, так и тяжелые последствия. Ежегодно около полумиллиона случаев инсульта регистрируется в мире. Из числа пострадавших 75% выживают, но у многих остаются функциональные нарушения, являющиеся основанием для предоставления инвалидности. По прогнозам ВОЗ к 2015 году количество случаев возрастет на 30%. Поэтому важно знать, чем опасно заболевание и как эффективно с ним бороться.
Самыми распространенными последствиями ОНМК являются:
- Внезапные обмороки.
- Непроизвольное мочеиспускание.
- Потеря способности передвигаться самостоятельно.
- Нарушение способности распознания отдельных частей тела.
- , шумы в голове, раздвоение картинки перед глазами.
- Речевая дисфункция: запутанность, сложности в подборе слов и их произношении.
- Частые потери равновесия, нарушение способности ориентироваться в пространстве.
- Частичная дисфункция или полный паралич некоторых конечностей, части тела, одной из сторон.
- Потеря/нарушение зрения, слуха, осязания, обоняния, чувствительности нервных окончаний.
Большинство пациентов, проходящих лечение в неврологическом отделении нашей клиники, — люди, перенесшие инсульт . Во время их лечения врачи решают две стратегические задачи:
- Вторичная профилактика повторных ОНМК.
- Лечение (медикаментозное, не медикаментозное) и коррекция неврологических расстройств.
Профилактика повторения приступов
25% пациентов, перенесших ишемический инсульт, рискуют испытать его повторное развитие. Наибольшая вероятность существует в течение следующего года. В связи с этим важно после принятия неотложных мер по спасению пациента заняться вторичной профилактикой. Отметим, что ИИ — не самостоятельная болезнь, а один из симптомов нарушений в работе сердечно-сосудистой системы. Этим обусловлен набор профилактических мероприятий:
- Медикаментозная терапия, направленная на ликвидацию сердечно-сосудистых заболеваний и быстрый регресс неврологических расстройств.
- Модификация образа жизни: избавление от вредных привычек (курение, злоупотребление алкоголем), коррекция массы тела (доведение ее до нормы), выполнение специальных физических упражнений, соблюдение принципов правильного питания, в том числе уменьшение количества потребляемых животных жиров.
Процесс восстановления
Инсульт — причина хронической инвалидности №1 в мире. 40% людей невольно вырабатывают в себе физическую и психологическую зависимость от близких людей, врачей, медсестер. Однако неврологические нарушения имеют тенденцию регрессировать естественным образом. Главная задача специалистов — ускорение данного процесса.
Способность организма к восстановлению основана на механизме нейропластичности:
- Отделы ЦНС могут реорганизовываться.
- Нейроны имеют способность к структурно-функциональным изменениям.
Восстановительный процесс имеет три стадии:
- Острая . Спонтанное восстановление.
Сразу после ИИ (в течение недели) многие функции организма возобновляются:
- уменьшается отек мозга;
- улучшается кровообращение в приграничных с очагом поражения областях.
- Подострая . Полное восстановление.
В ходе лечения происходят следующие изменения:
- Ткани мозга функционально реорганизуются.
- Ткань вокруг очага поражения повышает свою активность.
- Синаптогенез активизируется.
- Хроническая . Компенсация заключается в улучшении координации и увеличении мышечной массы.
Восстановление движений
Это первая важная задача реабилитации.
Нарушение координации и потеря подвижности случается в 80-90%, из которых лишь у 30% пациентов остается способность самостоятельно передвигаться сразу после приступа. В данной области непрерывно ведутся исследования и разрабатываются методики с высоким уровнем эффективности. Сегодня наиболее часто применяются три из них:
- Метод усвоения конкретного навыка . Специалист по реабилитации помогает пациенту ставить перед собой определенную задачу и решать ее. В результате пациент разрабатывает и усваивает наиболее продуктивную стратегию движений.
- Терапия вынужденного движения . В этом случае конечность, которая не пострадала в момент инсульта, сознательно обездвиживается. В результате вся нагрузка ложится на пострадавшую ногу/руку. Ежедневная бытовая активность способствует восстановлению функциональности органа.
- Билатеральный тренинг . В этом случае двигательные задачи выполняются одновременно как здоровой, так и пострадавшей конечностью.
Восстановление речи
Это вторая важная задача реабилитации.
Существует несколько программ реабилитации. На выбор влияют период и этап реабилитации, характер и степень нарушения речевой функции. Основное отличие раннего этапа от позднего заключается в степени участия пациента: от пассивного к активному.
Что делает врач:
- Стимулирует понимание речи на слух.
- Работает с экспрессивной стороной речи путем использования пословиц, песен, элементарных речевых оборотов и так далее.
- Помогает пациенту усложнить речь глагольной лексикой, что предупреждает аграмматизм (телеграфный стиль).
- Занимается с пациентом чтением и письмом.
Стоит отметить, что восстановление речевой функции до прежнего состояния невозможно. В ходе лечения речь пациента меняет свое строение.
Популярные вопросы
Сколько времени занимает процесс реабилитации?
Ответ: Восстановление нарушенных функций может занять от пары месяцев до 2-3 лет. Двигательные функции возможно восстановить в течение первых трех месяцев и затем функциональные улучшения наблюдаются у пациентов на протяжении последующих 6-12 месяцев.
Для всех пациентов используются одинаковые методики лечения?
Ответ: Методики используются одинаковые, но набор движений и задач подбирается строго индивидуально. На это влияют особенности: трудовой анамнез пациента, его бытовая активность. Доказано, что наиболее эффективными являются те упражнения, которые пациенту нравятся и в освоении которых он заинтересован.
Что является залогом эффективности процесса восстановления речи?
Ответ: Согласно исследованиям, максимальной эффективности удается добиться при наличии следующих условий:
- С пациентом активно занимались первые 3 месяца после перенесенного инсульта.
- В течение минимум 5 месяцев продолжительность еженедельных занятий составляла три часа и более.
- Пациент продолжает выполнять упражнения на протяжении до 2-х лет.
Влияют на успех наследственность, возраст, степень поражения, психологическое состояние пациента. Также доказано, что важным фактором, влияющим на восстановление речевой функции, являются социальные связи (наличие супружеских отношений, семьи, друзей).
Острое нарушение мозгового кровообращения по ишемичекому типу в системе левой внутренней сонной артерии.
Больной предъявляет жалобы на слабость в правых конечностях, на ограничение движения в правой руке и ноге.
ИСТОРИЯ НАСТОЯЩЕГО ЗАБОЛЕВАНИЯ (ANAMNESIS MORBI)
Со слов жены в течении 3-х недель появилась слабость в нижних конечностях, перестал вставать с кровати. 08.03.2000 около 14.00 ослабели правые конечности, перестал говорить, рвоты не было, сознание не терял. Длительное время страдает гипертонической болезнью. В 16ч. 15мин. Был доставлен бригадой СМП в I ГКБ с диагнозом: ОНМК.
ИСТОРИЯ ЖИЗНИ (ANAMNESIS VITAE
Год рождения - 1923 г.
Образование - среднее-специальное.
Семейное положение - женат, двое детей.
Трудовой анамнез: Работает с 15 лет железнодорожным диспетчером. Наличие производственных вредностей отрицает. С 1941 по 1945 участник ВОВ. Последнее место работы – контролер в метро.
Жилищные условия — хорошие.
Питание: Режим питания не соблюдается.
Вредные привычки: Курение отрицает. Алкоголь употребляет редко.
Перенесенные заболевания: Гепатит, туберкулез отрицает.
Проведенные операции:
1977 г. – Аппендоэктомия.
1978 г. – Резекция желудка по поводу язвенной болезни желудка и 12-ти перстной кишки.
1990 г. – Варикозная болезнь.
Переливания крови отрицает.
Аллергологический анамнез: Наличие аллергических реакций отрицает.
Венерических заболеваний нет.
Злокачественных опухолей нет.
Наследственность: Наличия сердечно-сосудистых, легочных, эндокринных и психических заболеваний, геморрагического диатеза, алкоголизма, туберкулеза, сифилиса у ближайших родственников отрицает.
- V. НАСТОЯЩЕЕ СОСТОЯНИЕ (STATUS PRAESENTS)
Общее состояние больного: Средней тяжести.
Сознание: ясное
Положение больного: Положение вынужденное.
Телосложение: нормостеническое.
Температура тела: 36.8°С
Выражение лица: спокойное
Кожные покровы: бледно-розовые. Пигментации и депигментации, высыпаний, геморрагий, сосудистых изменений не выявлено.
Видимых опухолей не выявлено.
Цианоза нет. Кожа сухая. Тургор сохранен.
Оволосение: по мужскому типу.
Видимые слизистые: несколько бледные, влажные, высыпаний нет.
Подкожно-жировая клетчатка: развита умеренно, отложение ее равномерное. Периферических отеков не выявлено. Имеется небольшая пастозность голеней.
Лимфатические узлы: определяются подчелюстные лимфоузлы, справа и слева в виде эластичных, безболезненных округлых образований, размером 0,8*0,9 см. Кожа над лимфоузлами не изменена. Затылочные, околоушные, над- и подключичные, подмышечные, локтевые не пальпируются.
Полость рта: Зев чистый, розовый, миндалины не выступают из под передних дужек. Язык нормального цвета, влажный, чистый.
Костно – мышечная система: деформации суставов, костей, атрофических, гипетрофических изменений со стороны мышечной системы нет.
Система органов дыхания
Жалоб на боль в грудной клетке, кашель, кровохаркание, одышку, приступы удушья нет.
Дыхание: через нос, свободное, ритмичное, одышки нет. Деформаций и припухлостей в области гортани не выявлено.
Грудная клетка: нормостенической формы. Над- и подключичные ямки ровные, слегка сглажены. Ход реберных дуг – косонисходящий. Соотношение передне-заднего и бокового размеров составляет примерно 2:3. Эпигастральный угол равен примерно 90°. Лопатки прилегают плотно к задней поверхности грудной клетки. Грудная клетка симметрична, в дыхании обе половины участвуют равномерно. Тип дыхания смешанный. ЧД=20 в минуту.
Сравнительная перкуссия: На симметричных участках грудной клетки звук одинаковый, перкуторный звук над лёгочными полями — легочный. Перкуторные границы легких в пределах нормы.
Аускультация: Дыхание — визикулярное. Присутствуют хрипы – единичные и застойные. Бронхофония на симметричных участках одинаковая.
Система органов кровообращения
Жалоб на боли в области сердца нет.
Осмотр: выпячивания в области сердца нет. Видимой пульсации в области верхушки, эпигастральной пульсации не определяется.
При пальпации: верхушечный толчок не определяется.
Болезненности при пальпации не выявлено.
Тоны сердца: приглушены, ЧСС = 104 в минуту. Ритм правильный. Пульс 104 в минуту. Пульс на периферических артериях удовлетворительных характеристик. АД 190/100 мм рт.ст.
Система органов пищеварения
Жалоб на боли в животе, диспептические явления нет. Аппетит сохранен. Стул 1 раз в сутки, умеренный. Кал оформленный, цвет коричневый. Признаков кровотечения нет.
Полость рта: Зев чистый, розовый. Язык нормального цвета, влажный, чистый. Десны без признаков кровоточивости. Глотание свободное.
Зубы: с желтым налетом, кариеса нет.
Живот: нормальной формы, симметричный, вздутий нет, участвует в акте дыхания всеми отделами. Перистальтика выслушивается. Венозные коллатерали отсутствуют.
Перкуссия: Определяется тимпанический перкуторный звук. Наличие свободной или осумкованной жидкости в брюшной полости не выявлено.
Поверхностная ориентированная пальпация: Болезненных областей, напряжения мышц брюшной стенки, расхождения прямых мышц живота и наличия грыжи белой линии, пупочной грыжи, перитонеальных симптомов не выявлено. Поверхностно расположенных опухолевых новообразований нет.
При методической глубокой скользящей пальпации по Образцову-Стражеско: патологических изменений со стороны органов брюшной полости не выявлено, симптом Щеткина-Блюмберга отрицательный.
Аускультация: Выслушивается периодическая перестальтика кишечника.
Печень, желчный пузырь, селезенка
Жалоб нет.
Желчный пузырь: не пальпируется.
В области проекции желчного пузыря пальпация безболезненная.
Печень: не пальпируется.
Селезенка: не пальпируется.
Моче-половая система
Жалоб на диуретические расстройства нет. Диурез адекватный.
Почки и мочевой пузырь: не пальпируются.
Перкуторно: мочевой пузырь не выходит за край лонного сочленения. Симптом Пастернацкого отрицательный.
Мочеиспускание: свободное, безболезненное.
Половая система: развита по мужскому типу.
Эндокринная система
Щитовидная железа: визуально не определяется. Эндокринных нарушений не выявлено.
Нервная система и органы чувств
Неврологический статус
Сознание ясное, выражение лица спокойное, контакт затруднён из-за сенсорно-моторной афазии.
Общемозговые симптомы: головной боли, головокружения, рвоты нет.
Менингеальные симптомы:
Регидность мышц затылка: (определяется если врач кладет руку под затылок больного и проводит пассивное сгибание головы. При этом ощущается сопротивление мышц шеи) не определяется.
Симптом Кернига: (больному лежащему на спине сгибают ногу под прямым углом в тазобедренном и коленном суставах, попытка произвести разгибание не удается из-за напряжения задних мышц бедра) не определяется.
Скуловой симптом Бехтерева: (локальная болезненность при поколачивании по скуловой дуге, зажмуривание глаза) не определяется.
Черепно – мозговые нервы:
I пара – обонятельный нерв:
Обоняние сохранено. Дизосмии, обонятельных галлюцинаций нет.
II пара – зрительный нерв:
Острота зрения – правосторонняя гемианапсия.
Светоощущение и цветоощущение – норма.
Глазное дно – диски зрительного нерва бледно-розовые,
границы четкие, артерии сужены, вены полиокровные.
III пара –глазодвигательный, IV пара – блоковидный, VI пара- отводящий нервы:
Глазные щели равномерны D = S, птоза нет. Зрачки средней величины D = S. Установка глазных яблок влево. Парез взора вправо.
Реакция на свет в пределах нормы.
V пара –тройничный нерв: боли, парастезии (ползания мурашек, онемения) на лице нет. Чувствительность кожи лица в переферических и сегментарных зонах сохранена. Болезненности в точках выхода ветвей тройничного нерва нет. Движение нижней челюсти: уклонения в сторону при открывании рта нет. Напряжение и трофика жевательных мышц сохранены. Конъюктивальный и корнеальный рефлексы не определяются.
VII пара — лицевой нерв: Мимика сохранена. Выявлена легкая сглаженность носогубной складки справа. Лобные складки равномерны. Ассиметрии при наморщивании бровей, зажмуривании глаз нет. Логофтальма, сухости глаза нет.
VIII пара – преддверно – улитковый нерв: Звона, шума в ушах нет. Острота слуха: шепотная речь с расстояния 6 метров. Нистагма горизонтального, вертикального, ротарного нет, головокружения нет.
IX пара – языкоглоточный, X пара — блуждающий нервы: Голос без патологии. Мягкое небо в покое не опущено, его подвижность при произнесении звука «а» нормальная, симметричная. Дисфагии нет. Глоточный рефлекс в норме.
XI пара – добавочный нерв: Поднимание надплечий, повороты головы, подъем рук выше горизонтали, сближение лопаток сохранены. Трофика и напряжение грудинно – ключично — сосцевидной мышцы сохранены.
XII пара – подъязычный нерв: Выявлена девиляция языка вправо. Атрофии, фибриллярных подергиваний мышц языка нет.
Двигательная сфера
Атрофии мышц, фибриллярных, фасцикулярных подергиваний нет. Объем активных движений в суставах левых руки и ноги сохранен; правой руки и ноги – ограничен (правосторонний гемипарез).
Оценка мышечной силы:
правая нога – 4 балла правая рука — 1 балл
левая рука – 5 баллов левая нога – 5 баллов
Мышечный тонус диффузно повышен по спастическому типу D ³ S.
В пробе Барре опускает правую руку.
Каталепсии, акинеза, амимии, скованности, гиперкинезов (тремора, хореи, атетоза, хореоатетоза, гемибаллизма, тиков,локализованных спазмов) нет. Припадки, судорожные подергивания отсутствуют.
Координация движений
Проба Ромберга (простая и усложненная) не проводилась в связи с лежачем положением больного. Пальценосовая проба справа затруднена, слева в норме.
Пяточноколенная проба слева в норме, справа – затруднена.
Интенционного тремора, скандированной речи нет.
Рефлекторная сфера
Глубокие рефлексы:
Сухожильные рефлексы (с двуглавой, трехглавой мышц, коленные, ахилловы) D £ S.
Паталогические рефлексы:
Симптом Бабинского – с двух сторон.
Псевдобульбарные симптомы, насильственный смех,плач отсутствуют.
Чувствительность
Парестезии, болей нет.
Поверхностная (болевая, тактильная температурная), глубокая (мышечно-суставное чувство) и сложная (двумерно-пространственная, стереогноз) сохранены. Болезненности в болевых точках затылочного нерва, плечевого сплетения, по ходу межреберных нервов, седалищного нерва, нервных стволов, симптомов натяжения нервных стволов нет.
Противоболевой установки туловища нет.
Вегетативная нервная система
Синдром Бернара-Горнера отсутствует.
Кожные покровы бледно-розовые. Пигментации и депигментации, высыпаний, геморрагий, сосудистых, трофических изменений не выявлено.
Видимых опухолей не выявлено.
Цианоза нет. Кожа сухая. Тургор сохранен. Дермографизм розовый.
Оволосение по мужскому типу.
Ногти: форма нормальная. Цвет розовый.
Видимые слизистые: нормальные, влажные, высыпаний нет.
Периферических отеков не выявлено.
Болезненности солнечного сплетения, симпаталгии нет.
Тазовые органы
Задержки, недержания мочи, императивных позывов на мочеиспускание нет.
ВЫСШИЕ ПСИХИЧЕСКИЕ ФУНКЦИИ
Исследования речи: Сенсо-моторная афазия. Больной контактен, доброжелателен. В общем понимает ситуацию, но понимание сложных видов речи затруднено, имеются ошибки в осмыслении. Спонтанная речь характеризуется наличием парафазии, речевых штампов. Состав высказываний представлен разнообразными частями речи.
Исследование письма: обследовать не удалось.
Исследование чтения, счета: в состоянии распада.
Узнавание собственного тела и определение частей тела: норма
Ориентировка во времени, месте: не затруднена.
Контакт с окружающими: с трудом общается с окружающими.
Отношение к своему заболеванию: критическое.
Бреда, галлюцинаций, иллюзий, навязчивых явлений: нет.
Память, интеллект: снижены.
- VI. ДАННЫЕ ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ
Ритм неправильный. Горизонтальное положение. Мерцание предсердий, тахисистолическая форма. Блокада правой ножки Гисса.
Анализ крови
Гемоглобин: 138
Лейкоциты: 5,4
Лимфоциты: 1,3
Mоноциты: 8
Нейтрофилы
Эозинофилы: 1
Общ белок: 76
Общ. Билирубин: 24
Глюкоза: 6,3
Мочевина: 5,3
АНАЛИЗ МОЧИ
Цвет — желтый
Прозрачность – прозр.
Отн. плт. – 1020
Реакция – нейтральная
Белок – нет
Глюкоза – нет
VII. КОНСУЛЬТАЦИИ СПЕЦИАЛИСТОВ
Глазное дно – ДЗН бледно-розовые, границы четкие, артерии сужены, вены полнокровные. Начальное помутнение в задних кортикальных слоях хрусталика.
Больной контактен, доброжелателен. В общем понимает ситуацию, но понимание сложных видов речи затруднено, имеются ошибки в осмыслении. Спонтанная речь характеризуется наличием парафазии, речевых штампов. Состав высказываний представлен разнообразными частями речи. Чтение в состоянии распада. Письмо обследовать не удалось.
Заключение: Сенсо-моторная афазия.
Больной взят под логопедический контроль.
VIII. ТОПИЧЕСКИЙ ДИАГНОЗ
Наличие у больного правостороннего гемипареза, центрального пазеза VII и XII пар черепно — мозговых нервов, сенсо-моторной афазии указывает на то, что очаг расположен в левом полушарии головного мозга, в левой внутренней сонной артерии.
- IX. КЛИНИЧЕСКИЙ ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ
На основании жалоб больного на слабость в правых конечностей, отсутсвие движения в правой руке и ноге;
Данных анамнеза: Со слов жены в течении 3-х недель появилась слабость в нижних конечностях, перестал вставать с кровати. 08.03.2000 около 14.00 ослабели правые конечности, перестал говорить, рвоты не было, сознание не терял. Длительное время страдает гипертонической болезнью.
клиники:
Правосторонний гемипарез
Центральный парез VII и XII пар черепно-мозговых нервов
— сенсо-моторная афазия
Отсутствие общемозговых, менингиальных симптомов;
Можно поставить диагноз: острое нарушение мозгового кровообращения по ишемичекому типу в системе левой внутренней сонной артерии.
На основании данных анамнеза, наличия у больного цифр давления, превышающих норму 190/100 мм рт.ст., и выявленной на ЭКГ мерцательной аритмии тахисистолической формы, блокады правой ножки Гисса — ИБС мерцательная аритмия, гипертоническая болезнь III стадия.
- X. ДНЕВНИК
17.03.2000 г.
Жалобы на слабость и невозможность движения в правой руке и ноге.
Состояние средней тяжести.
Неврологический статус без динамики.
АД 160/90 ЧСС 90 в мин. ЧДД 90 в мин. t 36,6 °С
Назначения:
Режим постельный
1) Sol. Mrilafi 5,0
Sol NaCl 0,9%-400,0
В/в капельно
2) Sol.Mannifi-200,0 В/в капельно
3) Sol.Lazixi 40 mg. В/в струйно после капельницы
4) Sol.Glucosae 5%-300,0
Sol.KCl — 2% — 30,0
S.Disoxini-1,0 В\в капельно
5) S. NaCl – 0,9 – 400,0
Sol. Aplegini – 10,0 В/в капельно
- XI. ПРОГНОЗ
В отношении жизни прогноз благоприятный. Возможно восстановление неврологических функций. Нуждается в помощи близких.
XII. ЭПИКРИЗ
XIII. ГРАФОЛОГИЧЕСКАЯ СТРУКТУРА.
Этиология
Атеросклероз
Артериальная гипертензия
Заболевания крови
Васкулиты
Врожденные аномалии сосудов
Септические состояния
Сахарный диабет
Пороки сердца
Мерцательная аритмия
Инфаркт миокарда
Аневризмы соседов головного мозга
Паталогия шейного отдела позвоночника.
Классификация нарушений мозгового кровообращения
ОНМК: — преходящие нарушения мозгового кровообращения
1)ишемический (эмболический, тромботический, нетромботический)
2)геморрагический (паренхиматозный, под оболочки мозга, смешанный)
Хроническое НМК: дисциркуляторная энцефалопатия.
Патогенез ишемического инсульта
Ишемический инсульт возникает при внезапном нарушении прохождения крови по сосудам головного мозга. Нарушается кровоснажение и в результате возникает ишемия головного мозга.
Эмболический механизм (20-40%)
Из левых отделов сердца, магистральных сосудов, пародоксальная эмболия-из правых отделов сердца при дефекте межжелудочковой перегородки, воздушная, газовая, жировая и др. эмболии.
Тромбоз магистральных или мелких сосудов.
Гемодинамический механизм. Нарушение системнойг гемодинамики или локальные изменения.
Патоморфология ишемического инсульта
При ишемическом инсульте возможно развитие белого, красного или смешанного инфаркта.
Белый инфаркт возникает в любых отделах – бледная, дряблая ткань.
Красный инфаркт локализуется обычно в коре и имеют вид очагов красного цвета.
При всех видах инфарктов выявляется ишемия нервных клеток,некробиотические изменения глии, дистрофия стенок капилляров.
Диагностика
Диагноз ставится на основе:
- жалоб больного
- клиники (при ишемическом инсульте преобладают очаговые симптомы)
- исследования цереброспинальной жидкости (не будет крови)
- Реоэнцефалографии (изменение кровенаполнения различных сосудистых бассейнов)
- Эхоэнцефалографии
- ЭЭГ (выявляется фокус паталогической активности)
- Лабораторных исследований
- Рентгена
- КТ (сниженная плотность паренхимы)
Клиника
Отсутствие или слабая выраженность общемозговых (за исключением поражения магистральных сосудов) и мененгиальных (за исключением обширных очагов с выраженным отеком) симптомов.
Превалируют очаговые симптомы. Их особенности зависят от сосудистого бассейна.
Лечение ишемического инсульта
- обязательная госпитализация
2) Базисная недифферинцированная терапия
— Нормализация артериального давления (гипо- или гипертензивные
препараты, в зависимости от изначального АД. При повышенном АД – 1мл 0,1% раствора резерпина, при коллапсе 1 мл 1% раствора мезатона)
— Коррекция сердечного ритма (поляризующая смесь, строфантин, эуфиллин)
— Коррекция дыхания (обеспечение внешнего дыхания путем отсасывания
слизи и предупреждения западения языка — введение воздуховода)
— Профиллактика пневмонии (переворачивать больного, растирание,
антибиотики)
— Борьба с отеком легких (мочегонные и др противотечные препараты)
— Нормализация гомеостаза (изотонический раствор хлорида натрия, 5%раствор глюкозы, адекватная вентиляция легких)
— Борьба с отеком мозга (сульфат магния, лазикс, глицерин)
2) Дифференцированная терапия
- тромболитическая терапия эффективна в первые 3-6 часов после начала заболевания (тканевой активатор плазминогена, стрептокиназа, фибринолизин)
- антикоагулянты (гепарин 20000-30000 ЕД в сут. в/в капельно или п/к 6-8 раз в сут.
- улучшение микроциркуляции (реополиглюкин, аспирин, курантил)
- вазоактивные препараты (кавитон, циннаризин)
Реабилитация
В ближайшие сроки рекомендуется общеукрепляющая и дыхательная гимнастика, методы растормаживающей терапии. Медикаментозная терапия – аминалол, глутаминовая кислота, пиридитол, церебролизин, антихолинэстеразные препараты (галантамин, прозерин).
В период выздоровления – активный двигательный режим. Проводят лечение в учреждениях санаторого типа.
Профилактика
Систематическое наблюдение за здоровьем больных. Организация режима труда, отдыха, питания, сна. Своевременное лечение сердечно-сосудистых заболеваний, атеросклероза.